Etwa 9 Millionen Menschen leiden nach Schätzungen an Inkontinenz. Die Dunkelziffer liegt jedoch vermutlich deutlich höher. Überwiegend sind ältere Menschen betroffen, wobei Inkontinenz grundsätzlich in allen Lebensphasen auftritt. Frauen sind fünfmal häufiger betroffen als Männer und jede dritte Frau über dem 50. Lebensjahr weist Probleme in diesem Bereich auf.
Was ist eine Harninkontinenz?
Von einer Harninkontinenz wird gesprochen, wenn der Urin nicht gehalten werden kann und es unfreiwillig zum Urinverlust/dem Einnässen kommt. Es können verschiedene Formen der Harninkontinenz unterschieden werden:
Harndranginkontinenz
Rasch auftretender und starker Harndrang, der keine Zeit für den Gang zur Toilette lässt und zu unkontrolliertem Harnverlust führt. Ursache sind ungehemmte Kontraktionen des Muskels, der für die Leerung der Harnblase verantwortlich ist.
Stress- bzw. Belastungsinkontinenz
Mechanische Belastungen (z.B. Husten, Niesen, schweres Heben) erhöhen den Druck im inneren des Bauchraumes und führen zu unkontrolliertem Harnverlust.
Mischinkontinenz
Sie umfasst die charakteristischen Symptome beider vorhergenannten Inkontinenzformen.
Überlaufinkontinenz
Ein schwacher Blasenmuskel oder ein Hindernis am Blasenausgang (z.B. Karzinom) verhindern die vollständige Entleerung der Blase. Sie füllt sich so sehr, dass sie unkontrolliert überläuft.
Reflexinkontinenz
Dabei leert sich die Blase „reflexartig“ und unkontrolliert. Diese Form tritt auf, wenn alle Nervenbahnen im Rücken völlig unterbrochen sind (z.B. nach Querschnittslähmung).
Was sind die Symptome einer Harninkontinenz?
- häufiges Wasserlassen
- ständiger Harndrang
- nicht halten können von Urin
Was ist die Ursache für Harninkontinenz?
Harninkontinenz auch Blasenschwäche genannt ist keine Krankheit sondern ein Symptom. Das Auftreten einer Harninkontinenz kann durch verschiedene Faktoren ausgelöst werden. Körperliche und funktionelle Veränderungen, psychische Einschränkungen sowie Einflüsse durch Medikamenteneinnahme spielen eine Rolle. Auch Beckenbodenschwäche, Verstopfungen, Harnwegsinfekte und Immobilität unterstützen die Erkrankung.
Wie wird eine Harninkontinenz diagnostiziert?
Im Gespräch mit dem Hausarzt werden in der Regel Fragen gestellt nach:
- Häufigkeit des Wasserlassens
- Urinmenge
- Situationen des unfreiwilligen Harnabgangs (z.B. beim Lachen)
- Schmerzen beim Wasserlassen
- Medikamenteneinnahme
- Krankheiten
Die Diagnosestellung kann durch das Führen eines Trink-und Blasentagebuchs unterstützt werden. Dazu werden über einige Tage hinweg sowohl die Trinkmenge als auch Details zum Wasserlassen (Häufigkeit, Menge etc.) festgehalten.
Wie wird eine Harninkontinenz behandelt?
- Medikamentöse Behandlung eines Harnwegsinfektes
- Beckenbodentraining
- Reduktion des Körpergewichts
- Hormontherapie (Östrogentherapie in der Menopause)
- Einsatz von Inkontinenztampons oder Ring-Pessaren
- Elektrostimulation
- Unterspritzung der Harnröhre (z.B. mit Botox)
- Operative Eingriffe wie z.B. Blasenanhebung
Wie kann man einer Harninkontinenz vorbeugen?
- Frauen sollten sich beim Urinieren aufrecht hinsetzen
- Männer entleeren die Blase komplett wenn sie Stehen
- Starkes Pressen beim Stuhlgang vermeiden (Ballaststoffreiche Ernährung)
- Ausreichend Trinken
- Harndrang reduzieren (Verzicht auf säurehaltigen Getränken und Kaffee)
- Belastung des Beckenbodens verhindern (z.B. Schweres Heben)
- Bewegung und Entspannung in den Alltag einbauen (z.B. Yoga, Pilates, Beckenbodentraining)
Hilfreiche Tipps bei Harninkontinenz
Beckenbodentraining für zu Hause
Was ist der Beckenboden?
Der Beckenboden ist eine Muskelplatte, die das nach unten offene Becken durch mehrere Muskelschichten verschließt. Diese Muskelplatte reicht vom Schambein bis zum Steißbein und wird von Harnröhre und Darm (bei den Frauen zusätzlich die Scheide) durchbrochen und vom Harnröhren- und Afterschließmuskel verschlossen.
Ein starker Beckenboden ist wichtig, um die Blase bei ihrer Funktion als Sammelbehälter zu unterstützen. Der Beckenboden lässt sich genauso trainieren wie etwa die Muskeln unserer Arme oder Beine. Daher hilft regelmäßiges Beckenbodentraining, den Beckenboden zu stärken und Inkontinenzerscheinungen zu verhindern oder zu mindern.
Anspannungsübungen:
Übung 1:
Ziehen Sie den Harnröhrenschließmuskel (HS) für etwa drei Sekunden mit aller Kraft zusammen.
Übung 2:
Ziehen Sie den HS im Wechsel zusammen und lassen Sie ihn wieder locker, so dass ein Pulsieren des Muskels entsteht.
Übung 3:
Stellen Sie sich vor, Sie säßen in einer mit Wasser gefüllten Wanne und Sie spannen den Beckenboden kraftvoll für etwa drei Sekunden an, so als würden Sie das Wasser in den Unterleib einsaugen wollen. Danach wieder entspannen… und wiederholen (saugende Anspannungsübung).
Übung 4:
Stellen Sie sich vor, Sie möchten das eingesaugte Wasser aus Übung 3 herauspressen (pressende Anspannungsübung).
Die Treppen-Übung
Bei der Treppen-Übung macht man sich die Fähigkeit der Beckenbodenmuskulatur zur stufenweisen Anspannung zunutze.
Stellen Sie sich eine Treppe vor, auf der Sie vier Stufen hochgehen. Auf jeder Stufe spannen Sie den HS etwas intensiver an:
1.STUFE: leichtes Anspannungsgefühl (25%)
2.STUFE: Harnröhre ist verschlossen (50%) wichtigste Spannungsstufe im Alltag
3.STUFE: feste Spannung (75%)
4.STUFE: maximale Spannung (100%)
Nun können Sie die Treppenübung aufwärts und abwärts trainieren:
1 – 2 – 3 – 4 – 3 – 2 – 1 oder
4 – 3 – 2 – 1 – 2 – 3 – 4
oder auch durcheinander:
1 -4 – 1 – 3 – 1 – 2 – 1 – 4
Übungs-Routine ist dabei das A und O!
weitere Beckenbodenübungen:
Versuchen Sie, die folgenden Übungen mehrmals die Woche für insgesamt etwa 10-15 Minuten durchzuführen. Die Spannungsphase sollten Sie dabei nach Möglichkeit 5-15 Sekunden halten und dann abwechselnd mit der Entspannungsphase 2-5 mal wiederholen.
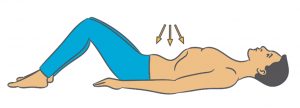
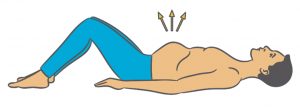
Bodenrücken
- Sie liegen auf dem Rücken und Ihre Beine sind hüftbreit angewinkelt.
- Atmen Sie ein. Ihr Bauch wölbt sich vor, Ihr Rücken geht ins Hohlkreuz und der Beckenboden entspannt.
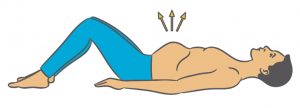
- Atmen Sie aus. Ihr Bauch wird flach, der Rücken (das Kreuz) drückt fest in den Boden, der Becken boden spannt an. Bauch und Gesäßmuskulatur sind völlig entspannt. Halten Sie diese Position einige Sekunden.
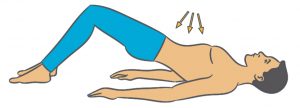
Halbe Brücke
- Sie liegen und atmen ein wie beim Boden-Drücken.
- Beim Ausatmen wird Ihr Bauch flach, Ihr Beckenboden spannt an und Sie heben gleichzeitig Ihr Becken vom Boden ab.
- Mit der nächsten Einatmung legen Sie Ihr Becken wieder ab.
- Atmen Sie ein. Ihr Bauch wölbt sich vor, Ihr Rücken geht ins Hohlkreuz und der Beckenboden entspannt.
- Atmen Sie aus. Ihr Bauch wird flach, der Rücke macht einen Katzenbuckel, der Beckenboden spannt an. Halten Sie diese Position einige Sekuden und wiederholen dann die Übungen.
Rolle umschließen
- Setzen Sie sich aufrecht mit leicht gespreizten Beinen auf ein zusammengerolltes Handtuch auf einen festen und geraden Stuhl.
- Atmen Sie ein, der Damm hebt sich und die Sitzknochen nähern sich an, als würden Sie die Handtuchrolle umschließen.
- Atmen Sie aus, die Sitzknochen entfernen sich voneinander und der Damm ruht auf der Handtuchrolle.
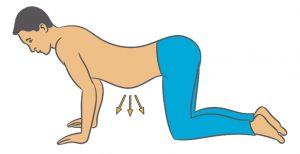
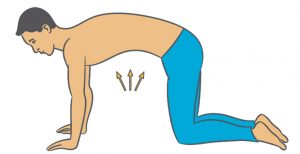
Katzenbuckel
Knien Sie sich im Viefüßlerstand hin. Die Hände sind hüftbreit auseinander unterhalb der Schultern aufgestützt. Die Knie sind geschlossen und die Fußrücken liegen auf dem Boden auf.
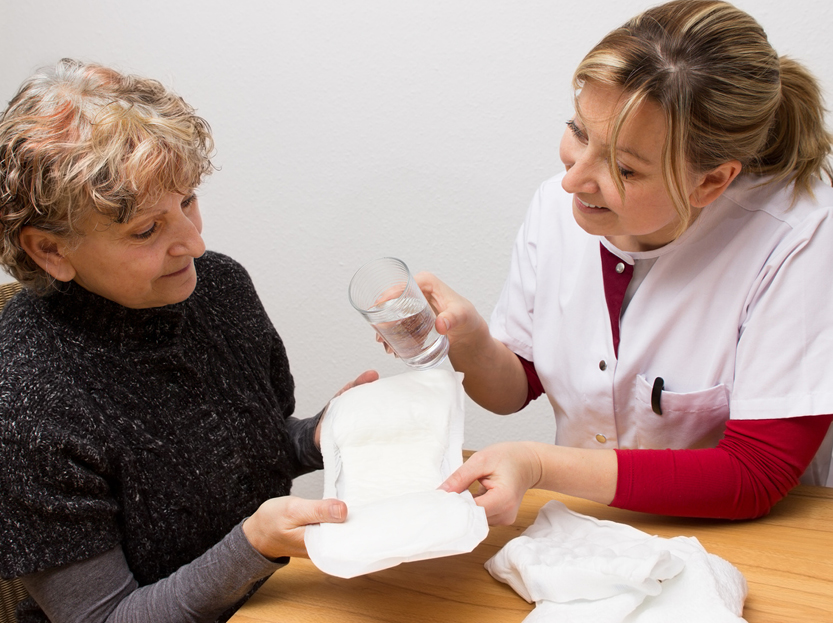
Tipps zum Umgang mit einer Harninkontinenz
Auf jeden Fall sollten Sie das offene Gespräch mit Ihrem Arzt suchen. Inkontinenz ist nichts, wofür man sich schämen muss und sie kann behandelt werden. Doch die verschiedenen Ursachen, die die Inkontinenz haben kann, bedürfen individueller Behandlungen. Je nach Schwere, Ursache und persönlicher Einschränkung kommen physikalische Therapien, medikamentöse oder operative Behandlungsmethoden in Frage, welche Sie am besten mit Ihrem Arzt besprechen.
Das Gespräch mit dem Arzt ist zudem wichtig, da er Ihnen ein Rezept für aufsaugende Inkontinenzmittel (Vorlagen) ausstellen kann. Sie müssen diese Artikel nicht privat bezahlen, die Krankenkasse kommt dafür auf.
Des Weiteren gibt es eine Reihe an pflegerischen Maßnahmen und körperlichen Trainings, zu denen ein Pflegedienst Sie gerne beraten wird. Sie werden im Folgenden vorgestellt.
Trinkverhalten
Auch wenn eine Inkontinenz unangenehm ist, sollten Sie ihr nicht entgegenwirken, indem Sie weniger Flüssigkeit trinken. Eine ausreichende Flüssigkeitszufuhr von mindestens 2L täglich ist besonders bei einer Inkontinenz wichtig, um Harnwegsinfekte zu vermeiden.
Hautpflege
Bei bestehender Harninkontinenz ist auf eine sehr gute Hautpflege im Intimbereich zu achten, damit es nicht zu Hautentzündungen oder Pilzinfektionen kommt. Ziel aller Maßnahmen ist, den physiologischen Hautzustand zu erhalten bzw. wiederherzustellen. Halten Sie die Haut im Intimbereich möglichst trocken, indem Sie feuchte Vorlagen umgehend auswechseln. Zum Reinigen der Haut können Sie einen Esslöffel Essig oder Zitronensaft in das Waschwasser geben, dies erhält den Säureschutzmantel.
Vollständige Blasenentleerung
Eine nicht vollständig entleerte Blase kann eine Blasenentzündung begünstigen, deshalb sollten Sie sich Zeit nehmen, eine vollständige Blasenentleerung zu gewährleisten.
Folgende Tricks können helfen:
- Auf der Toilette sitzend mit dem Becken vor- und zurückschaukeln
- Oberkörper aufrichten und dabei die Arme in die Luft strecken
- Von der Toilette aufstehen und sich wieder setzen
Inkontinenzhilfsmittel – Was zahlt die Kasse?
Einer betroffenen Person fällt es häufig schwer zum Arzt zu gehen und die eigene Inkontinenz zu thematisieren. Ist dieser Schritt erst einmal getan, sollte bestenfalls noch im selben Termin über die notwendigen Hilfsmittel gesprochen werden. Bekanntlich werden diese nur ungerne verschrieben, da viele Ärzte nicht darüber aufgeklärt sind, dass die Kosten für Inkontinenzhilfsmittel nach § 84 SGB V nicht von ihnen sondern in den meisten Fällen von der Kasse übernommen werden.
Die Erstattung von ableitenden Hilfsmitteln bereitet im Gegensatz zu der von saugenden Hilfsmitteln seltener Probleme, da die Pauschalen deutlich höher sind und die Kassen mit fast allen Produzenten direkte Verträge abgeschlossen haben. Aus diesem Grund werden wir uns im Folgenden auf die Kostenerstattung von saugenden Inkontinenzhilfsmitteln konzentrieren.
Weil nicht alle Hilfsmittel vom Patienten akzeptiert werden müssen, ist es wichtig, dass er sich zunächst gut über die verschiedenen Produkte informiert und sie testet, bevor er sich ein Rezept ausstellen lässt. Empfehlenswert sind dabei Dauerrezepte, die ein halbes oder ganzes Jahr abdecken, sodass der Arzt nicht so häufig aufgesucht werden muss.
Um zu verdeutlichen, wann Inkontinenzprodukte verordnet werden können, wurden drei verschiedene Fallgruppen kategorisiert. Diese drei unterscheiden sich in erster Linie in der Begründung für die Verschreibung der Hilfsmittel.
Die Fallgruppe 1 umfasst alle Inkontinenzhilfsmittel, die es der betroffenen Person ermöglichen, ohne Beschwerden/Probleme am gesellschaftlichen Leben teilzunehmen. Das heißt, sie können sorglos Freunde besuchen oder den Einkauf erledigen.
Bei der Fallgruppe 2 werden Inkontinenzhilfsmittel im Zusammenhang mit der Behandlung einer Krankheit eingesetzt. So können z.B. Hilfsmittel verordnet werden, wenn ein Patient diese nach einer Prostata-Entfernung benötigt.
Die Fallgruppe 3 schließt Inkontinenzhilfsmittel ein, die zur Prävention von neuen Krankheiten bei schweren Funktionsstörungen beitragen. Ein Beispiel hierfür wäre, wenn der Arzt einem Demenzerkrankten Inkontinenzprodukte verschreibt, um Hautkrankheiten rechtzeitig vorzubeugen.
Mit bestimmten Begründungen kann auch spezielle Inkontinenz Bade- und Therapiebekleidung bezuschusst werden. Wird die spezielle Kleidung beispielsweise bei einer Übungsbehandlung im Wasser oder zur Krankengymnastik im Bewegungsbad eingesetzt, können die Kosten teilweise übernommen werden. Die Höhe des Zuschusses hängt von der jeweiligen Kasse ab, in der Regel liegt er aber bei 50-80% der Kosten. Nichtsdestotrotz gibt es auch Krankenkassen, die für die Bade-und Therapiebekleidung gar keinen Zuschuss gewähren.
Neben den normalen Netz- oder Windelhosen gibt es noch andere Modelle wie Pants, Pullons oder Trainers. Diese werden von den Kassen oft nicht übernommen, da sie als höherwertige Wunschversorgung betrachtet werden. Das gilt aber beispielsweise nicht, wenn der Patient aufgrund von einer eingeschränkten Handmotorik ausschließlich Pants und keine anderen Produkte selbstständig wechseln kann. In dem Fall werden die Pants als Regel- und nicht als Wunschversorgung eingestuft, sodass die Kosten von der Kasse übernommen werden.
Bildquellen:
Beitaragsbild © tibann79 – stock.adobe.com
Fabebook Beitragsbild © Андрій Пограничний – stock.adobe.com